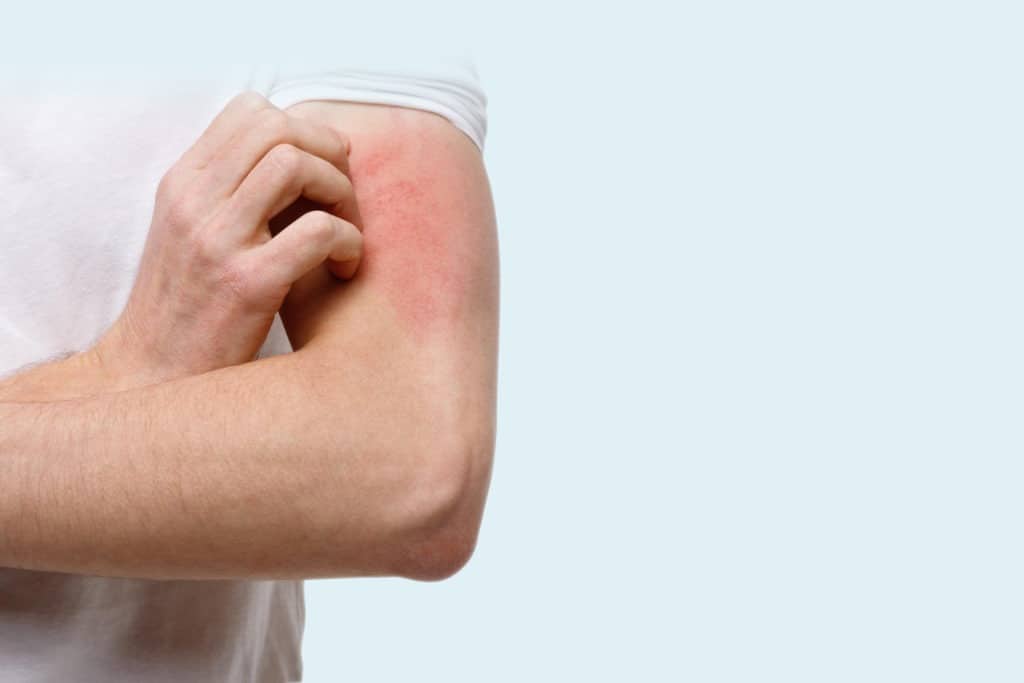
Traitement du prurit cutané, comment soulager les démangeaisons?
Le prurit, ou démangeaison cutanée, est le symptôme le plus fréquent en dermatologie. Chaque individu se gratte plusieurs fois par jour sans que cela n’entraîne de problème majeur.
Le prurit cutané est défini comme une sensation désagréable de démangeaison de la peau entraînant un besoin irrépressible de se gratter. Il est ressenti par une grande proportion de la population, les hommes comme les femmes, quel que soit leur âge.
Il existe différentes catégories de prurit définies selon :
Sa topographie et son étendue (prurit localisé ou diffus)
Son intensité (prurit léger ou sévère).
Son mode de survenue (diurne ou nocturne) et les circonstances déclenchantes (douche, repas, hypersudation…).
Son évolution (prurit ponctuel, chronique ou paroxystique).
Son étiologie.
Il existe un prurit dit physiologique, où les démangeaisons sont légères et de courte durée. Il se manifeste davantage le soir et/ou lorsque la personne se dévêt, et ne cause aucun désagrément majeur.
Le prurit devient pathologique lorsqu’il induit des lésions cutanées dites de grattage et lorsqu’il perturbe le quotidien des malades (insomnie, fatigue et irritabilité). C’est un motif fréquent de consultation.
Le prurit peut survenir dans de nombreuses circonstances. Il est souvent le symptôme d’une dermatose primitive :
La xérose (surtout chez les personnes âgées).
L’eczéma.
La dermatite atopique.
Le psoriasis.
L’urticaire.
Il peut être une manifestation dermatologique d’une affection systémique telle que :
Une maladie infectieuse (gale, mycoses, varicelle, sida…).
Une maladie endocrinienne, rénale, hépatique.
Une maladie du sang (maladie de Hodgkin, maladie de Vaquez).
Une maladie du système nerveux (prurit neuropathique).
Certains cancers (cancer du foie, du pancréas…).
Le prurit peut aussi être provoqué par certains agents exogènes (produits chimiques, médicaments, aliments, piqûres d’insectes ou de végétaux urticants, rayons ultraviolets…) ou avoir une origine psychosomatique.
La physiopathologie du prurit est complexe, car il est provoqué par un grand nombre de médiateurs chimiques et de mécanismes différents.
Le prurit naît généralement dans les terminaisons nerveuses présentes à la surface de la peau, au niveau de récepteurs sélectifs ou pruricepteurs.
L’information du prurit est ensuite transmise jusqu’au cerveau par l’influx nerveux et les neuromédiateurs. L’histamine est souvent impliquée, mais également d’autres neuromédiateurs comme la sérotonine, la prostaglandine E2, des cytokines, etc.
Au niveau cérébral, de nombreuses aires sont ensuite activées : sensorielles, motrices et cognitives.
L’activation des zones motrices entraîne le besoin de se gratter. Celle des zones cognitives explique pourquoi le prurit est plus difficilement vécu quand les patients sont davantage déprimés, anxieux ou stressés.
Le diagnostic est clinique et repose sur l’interrogatoire. Il doit permettre de distinguer le prurit des dysesthésies, paresthésies et autres sensations de douleur avec lesquelles il peut être confondu.
En général, l’existence de lésions dermatologiques permet de conforter le diagnostic. Elles comprennent :
Des excoriations, des stries linéaires, voire des ulcérations de la peau
Un prurigo : vésicules, papules excoriées ou croûteuses, nodules
une lichénification : peau épaissie, grisâtre, recouverte de fines squames quadrillées.
Une surinfection : impétigo.
En l’absence de lésions cutanées consécutives au grattage, la recherche de signes d’atteinte systémique doit être effectuée par :
Un examen physique complet (variation pondérale, fatigue, sueurs nocturnes, douleur abdominale, soif excessive…).
Une anamnèse des substances absorbées, des produits d’hygiène corporelle utilisés, les voyages, les antécédents psychiatriques, etc.
Dans certains cas, des examens complémentaires peuvent être nécessaires pour identifier la cause du prurit (biopsies, tests épicutanés…).
Différentes thérapies topiques et systémiques sont utilisées pour soigner le prurit.
Les préparations topiques pour soulager les démangeaisons localisées et les médicaments systémiques lorsque les démangeaisons sont étendues.
Les principaux médicaments utilisés dans le traitement du prurit cutané (en usage local et/ou systémique) sont les suivants :
Des dermocorticoïdes, pour leurs propriétés anti-inflammatoires.
Des immunosuppresseurs (cyclosporine), pour leurs effets antiprurigineux.
Des antihistaminiques (hydroxyzine, diphenhydramine).
De la capsaïcine, dans les cas de démangeaisons neuropathiques.
Des anesthésiques locaux.
Des antiépileptiques (gabapentine, prégabaline)
Des antidépresseurs (doxépine), pour réduire les effets du prurit sur le sommeil.
Souvent bénéfiques pour la plupart des patients, elles comprennent :
L’hydratation fréquente de la peau pour rétablir la barrière cutanée, car la xérose peut causer et aggraver le prurit.
Les thérapies comportementales et la relaxation, pour apprendre à gérer le stress et pour rompre consciemment le cycle démangeaison-grattement.
Les conseils hygiéno-diététiques : pour exclure les facteurs irritants et les produits d’hygiène agressifs au profit de soins doux et surgraissants. Éviter les vêtements en laine ou trop serrés, ainsi que l’eau chaude aggravant les démangeaisons en abaissant le seuil des récepteurs aux stimuli pruritiques.